沉默的肾脏“杀手”:高尿酸性肾病
沉默的肾脏“杀手”:高尿酸性肾病,您了解多少?
 别让“酸”偷走您的肾健康
别让“酸”偷走您的肾健康
一、 高尿酸,不只是痛风的“专利”
很多人认为,高尿酸血症(俗称“尿酸高”)只要不引发痛风,就无需过分担心。这是一个巨大的误区!血液中过高的尿酸,就像一杯始终处于饱和状态的盐水,随时会析出微小的“尿酸盐结晶”。这些结晶不仅会沉积在关节引发剧痛(痛风),更会悄无声息地沉积在肾脏,日积月累,成为损害肾功能的“沉默杀手”——这就是高尿酸性肾病。
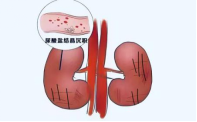
二、 尿酸是如何“伤肾”的?两大主要途径
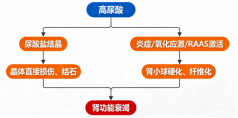
根据最新指南,高尿酸对肾脏的损害主要通过以下两种方式:
1.直接损害(尿酸盐晶体沉积):过高的尿酸会在肾脏的肾小管、集合管等部位形成尿酸盐结晶。这些微小的晶体会直接刺激肾脏,引发化学性炎症反应,导致肾小管上皮细胞坏死、纤维化,长期以往会形成肾结石并阻塞尿路,加重肾脏损伤。
2.间接损害(激活RAAS系统与炎症):即使没有形成结晶,高水平的尿酸本身也会激活肾脏内的肾素-血管紧张素-醛固酮系统(RAAS),引起肾小球内高压、血管收缩和氧化应激。这就像让肾脏长期在“高压”和“发炎”的状态下工作,最终导致肾小球硬化和间质纤维化,肾功能逐步丧失。
三、 警惕这些信号!高尿酸性肾病的早期症状
高尿酸性肾病早期非常隐匿,可能没有任何症状。但随着病情发展,您可能需要留意:
·夜尿增多:肾脏浓缩功能下降的早期信号。
·腰部酸痛:非特异性,但需警惕。
·泡沫尿:提示可能出现蛋白尿。
·水肿:眼睑、脚踝等部位出现浮肿。
·血压升高:肾脏受损与高血压常常互为因果。
·乏力、食欲减退:肾功能进一步下降的表现。
核心提示:很多患者是在体检或因其他疾病检查时,偶然发现血肌酐升高、蛋白尿或肾脏影像学异常,才追溯出高尿酸性肾病。因此,定期体检至关重要!
四、 最新指南:如何诊断与防治?
(一)诊断金标准
肾穿刺活检发现肾组织中有尿酸盐结晶或相关病理改变,是确诊的依据。但在临床中,医生通常会根据长期高尿酸血症史、肾功能损害证据(如血肌酐升高、估算肾小球滤过率eGFR下降、蛋白尿),并排除其他肾脏病后,做出临床诊断。
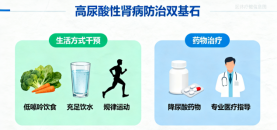
(二)防治策略——双管齐下
1. 生活方式干预(基础且重要)
①多喝水:保证每日饮水量在2000毫升以上(心肾功能不全者需遵医嘱),以促进尿酸排泄。
②管住嘴:
·避免高嘌呤食物:动物内脏、浓肉汤、海鲜(尤其是贝类和鱼籽)。
·限制中等嘌呤食物:红肉(猪、牛、羊)。
·鼓励低嘌呤食物:新鲜蔬菜、蛋奶、大部分水果。
·严格戒酒:特别是啤酒和白酒,它们会显著升高尿酸。
·避免高果糖饮料:果糖会促进内源性尿酸生成。
③迈开腿:规律进行中等强度有氧运动(如快走、游泳、太极),控制体重,但避免剧烈运动以免诱发痛风。
2. 药物治疗(时机与选择是关键)
启动降尿酸治疗的时机是大家最关心的问题。根据2023年最新专家共识,对于已确诊高尿酸性肾病的患者,无论血尿酸水平如何,都应积极启动降尿酸治疗,并将血尿酸水平长期控制在<360μmol/L;如果合并严重痛风或痛风石,控制目标应更严格,<300μmol/L。
·抑制尿酸生成药物:如别嘌醇、非布司他,是临床常用的一线选择。
·促进尿酸排泄药物:如苯溴马隆。用药期间需多饮水,并监测肝功能,肾功能严重受损者慎用。
·新型药物:如拉布立酶(用于肿瘤溶解综合征)、培戈洛酶(用于难治性痛风),目前在国内应用相对较少。
·碱性药物:如碳酸氢钠,可碱化尿液,增加尿酸在尿液中的溶解度,辅助预防结石形成。
重要提醒:所有用药必须在医生指导下进行,切勿自行购药服用!
五、 总结
高尿酸性肾病是一个可防、可控的疾病。关键在于提高意识,不要等到肾脏发出“求救信号”时才后悔莫及。如果您是长期高尿酸血症患者,请务必定期复查血尿酸和肾功能(血肌酐、尿常规),并与您的医生保持沟通,制定个性化的管理和治疗方案。
保护肾脏,从管好您的尿酸开始!
本文仅供参考,不能替代专业医疗建议。具体诊疗请咨询正规医院医生。
关爱健康,从“肾”边小事做起。立即转发,提醒您关心的TA!

